Содержание
- Артроскопия коленного сустава. Цена, что это такое, сколько длится операция, реабилитация, что делают
- Показания к проведению
- Диагностика
- Профилактика
- Восстановление после операции
- Как сделать артроскопию коленного сустава бесплатно по ОМС в 2020 году
- Можно ли сделать артроскопию коленного сустава бесплатно по ОМС
- Кому и где возможно получить бесплатную операцию по ОМС
- Как сделать артроскопия коленного сустава по ОМС по шагам
- Сколько будет стоить операция за свой счет
- Что делать если отказывают в операции
- Можно ли делать артроскопию
- Что такое артроскопия коленного сустава: отзывы, осложнения, видео
- Понятие и преимущества процедуры
- Показания и противопоказания
- Подготовка пациента к операции
- Описание микрохирургического процесса
- Осложнения после артроскопии коленного сустава
- Особенности восстановления
- Заключение
Можно ли делать артроскопию
Артроскопия коленного сустава. Цена, что это такое, сколько длится операция, реабилитация, что делают
Артроскопия – это эндоскопическая хирургическая методика. С помощью аппарата эртроскопа оценивается состояние различных структур. Манипуляции проводятся как в диагностических, так и хирургических целях на крупных суставах, таких как коленный, цена зависит от сложности операции.
Преимущество данного метода перед открытой хирургией состоит в том, что сустав полностью не открывается. Делаются небольшие отверстия в области колена, куда вводятся артроскоп и хирургические инструменты.
Малоинвазивный способ позволяет сократить период восстановления сустава, при этом минимально травмируются мягкие ткани, риск послеоперационных осложнений также сведён к нулю.
Причины дестабилизации коленного сустава вызваны механическими или внутренними проблемами:
- Переломы.
- Разорванный мениск, связки.
- Коленный бурсит, тендинит.
- Артрит.
- Подагра.
- Ревматоидный артрит.
Нередко лишний вес увеличивает нагрузку на коленные суставы, что приводит к разрушению суставного хряща. Недостаток мышечной гибкости увеличивает риск травматизма. Различные виды спорта, занятия физическими упражнениями часто создают повышенные нагрузки на колени, что приводит к травмам.
Главным условием нормального функционирования любого сустава является его стабильность.
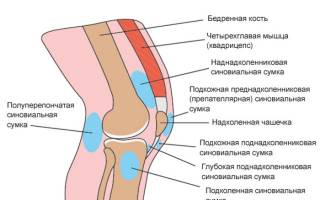
Устойчивость коленного обеспечивается структурами и мышцами, окружающими его:
- менисками;
- костными мыщелками;
- сухожилиями;
- связочным аппаратом.
Основная роль в поддержании стабильности коленного сустава отводится связочным структурам:
- связкам подколенника;
- задним и передним крестообразным;
- внутренней и наружной коллатеральным.
В случае повреждения какой-либо связки происходит смещение сустава, поэтому характер нестабильности определяется видом повреждённой связки.
Показания к проведению
Артроскопия проводится на крупных суставах: колена, плечевом, тазобедренном, голеностопном. На мелких суставах процедура не выполняется, так как видеокамеру невозможно ввести в полость мелких сочленений.
Артроскопия коленного сустава (цена зависит от объёма исследования) может производиться с целью диагностики.
- При обследовании сустава делается оценка состояния структуры.
- Проводится забор ткани с целью последующего лабораторного исследования.
Диагностическая процедура проводится в случае подозрений на заболевания:
- остеоартроз, когда происходит деформация костной ткани;
- повреждения мениска, сухожилий;
- артрит;
- внутрисуставный перелом;
- признаков некроза тазобедренного сустава.
- кисту Бейкера, отек за коленом, заполненный жидкостью.
Хирургическая артроскопия проводится с целью лечения заболеваний:
- Поврежденный мениск. Методика даёт возможность установить точное место повреждения, характер заболевания. Проведенная операция ограничивает развитие деформирующего артроза.
- Заболевание суставного хряща. Рецидивирующее заболевание нередко приводит к деформирующему артрозу. Заболевание или повреждение хряща развивается чаще в труднодоступной области колена – бедренном отделе коленного сустава. С помощью артроскопии хирург получает доступ в эту область.
- Кистозное перерождение мениска. Возникает после повторных травм. При этом наружный мениск, его разрыв, приводит к нарушению обмена веществ в области колена, слизистому перерождению мениска и образованию кистозных полостей.
- Разрывы связок. Крестообразные и боковые связки, удерживающие колено, часто травмируются при занятиях спортом.
- Хронические воспаления суставов. При синовите, артрите удаляется лишняя жидкость с помощью артроскопии.
- Ревматоидный артрит. При заболевании происходит неравномерность изменения различных зон сустава. Сужение щели, разрастание синовиальной оболочки – всё это характерно для артрита. С помощью артроскопии проводится выравнивание поражённых участков, синовиальная оболочка удаляется.
- Исправления вывихов и подвывихов.
- Деформирующий артроз. Оперативным путём удаляются изменённые внутрисуставные ткани.
- Удаления осколков, инородных тел из колена при травмах и переломах.
- Избавления от спаек, наростов, образующихся в коленном суставе.
- Санация суставов при нагноениях, скоплении выпота.
- Иссечение отдельных участков мениска.
Операция предлагается на различных стадиях повреждения колена. Если после несчастного случая возникли сильные боли, отёк, то возникает подозрение на разрыв костных структур. При ограничении двигательной активности, чувства неустойчивости, непроходящей боли, необходима диагностика с помощью артроскопии, но в большинстве таких случаев проводится операция – эндоскопия коленного сустава.
Артроскопия коленного сустава (цена зависит от вида повреждения колена) рекомендована для решения следующих проблем:
- Разорванный мениск. Хирургическая операция проводится для частичного восстановления или удаления хряща, смягчающего пространство между костями в колене.
- Разорванная или поврежденная передняя крестообразная или задняя крестообразная связка. С помощью операции проводится восстановление целостности связок, сухожилий.
- Разорванная или поврежденная коллатеральная связка.
- Удаление воспаленной синовиальной ткани, которая выстилает коленный сустав, например, у пациентов с ревматоидным артритом.
- Устранение смещения надколенника, когда поврежденная коленная чашечка находится вне своей позиции.
- Восстановление анатомии и полноценной функции сломанного хряща в коленном суставе.
- Восстановление дефекта в хряще.
- Реконструкция сустава с использованием протезов.
Коленный сустав – это чувствительный орган, и боль, появившаяся в этой области – самая распространённая жалоба, затрагивающая людей всех возрастов. Но наиболее часто деформирующие заболевания распространены среди людей пожилого возраста.
Показаниями к артроскопии (цены на диагностику зависят от обширности исследования) служат симптомы:
- Боль. В большинстве случаев она появляется при движении, перегрузке.
- Хруст. Из-за разрушенной хрящевой прослойки и уменьшающейся синовиальной жидкости кости начинают тереться друг о друга, отчего происходит характерный хруст.
- Ограниченность движения.
- Внешние изменения колена, выраженные в его увеличении.
- Неустойчивость равновесия.
- Невозможность выпрямления колена и передвижения.
При разрыве связок, повреждении мениска основным симптомом является боль, ограничение движений, нестабильность сустава. Иногда слышны характерные щелчки. Травмы, переломы, внутрисуставные повреждения всегда вызывают боль, отёк, ограниченность движения.
Хрящевые повреждения в коленном суставе могут протекать бессимптомно в течение нескольких лет. Постепенно изнашиваясь, поврежденный хрящ почти всегда приводит к развитию артроза или остеоартроза. Суставный хрящ не имеет нервных окончаний, поэтому можно долго не замечать внутренних повреждений.
Но с годами появляется видимый отёк в области колена, боль, сложность при вставании. На последней стадии разрушения, когда хрящ полностью истёрся, боль увеличивается, а подвижность резко ограничивается.
Диагностика
При появлении настораживающих признаков следует пройти обследование:
- часто возникающие отёки колена;
- ограниченность движения;
- неустойчивость при ходьбе, потеря равновесия;
- обнаруженные при исследовании повреждения в колене: хряща, мениска, крестообразной связки;
- подозрение на остеоартроз, артрит;
- восстановление утраченных функций колена при ревматоидном артрите.
Назначение операции проводится ортопедом, травматологом, ревматологом.
Помимо основных анализов, назначается обследование поврежденного сустава с помощью:
- рентгенографии, цена исследования от 150 до 250 руб.;
- УЗИ суставов, цена процедуры от 500 руб.;
- КТ, цена исследования от 2 тыс. 500 руб.;
- МРТ, стоимость от 4 тыс. 500 руб.
Перед проведением манипуляций хирург знакомит пациента с возможными послеоперационными осложнениями, рисками.
Дополнительно проводятся исследования:
- общеклинический анализ крови, цена от 300 руб.;
- анализ мочи с микроскопией осадка, цена от 290 руб.;
- ЭКГ, стоимость от 1 тыс. 500 руб.
Профилактика
Полное выздоровление после малоинвазивной процедуры зависит от типа операции. Если произошёл разрыв мениска, хряща, возникла киста Бейкера, появились проблемы с синовиальной оболочкой, то реабилитация после простых операций происходит быстро.
При более сложной процедуре восстановление займет больше времени. Часто в послеоперационном периоде приходится принимать обезболивающие средства, использовать костыли, коленные бандажи. Полное выздоровление может занять от нескольких месяцев до года.
Профилактика для предупреждения суставных заболеваний состоит из комплекса мероприятий:
- Сохранить суставы здоровыми помогут физические упражнения, занятия спортом.
- Следует избегать ситуаций, при которых повышается риск травматизма.
- Разумное сочетание активных действий и отдыха является оптимальным условием для здоровья суставов.
- Следует по возможности избегать стрессовых ситуаций, которые подрывают иммунную систему, способствуют развитию воспалительных заболеваний.
- Чаще использовать методы релаксации, медитации.
- Обогатить рацион фруктами и овощами. Они содержат антиоксиданты, в них мало калорий, много клетчатки.
- Стараться ежедневно употреблять продукты, обладающие целебными свойствами, уменьшающие боль, повышающие иммунитет. К таким продуктам относятся чеснок, имбирь. Они подавляют выработку ферментов, вызывающих дегенеративные изменения в суставах.
Восстановление после операции
Артроскопия коленного сустава (цена лечения нередко зависит от статуса клиники) проводится в двух случаях – с целью диагностики и терапии.
Лекарственные препараты
Для инъекций в процессе операции, последующего восстановления тканей, используются препараты:
Как сделать артроскопию коленного сустава бесплатно по ОМС в 2020 году
Возможности получения медицинских услуг по полису ОМС ограничены базовой и региональной программами. Однако несмотря на это, существуют нормативные документы, которые регламентируют необходимость проведения некоторых диагностических исследований и процедур по лечению той или иной болезни. Сегодня мы узнаем проводится ли артроскопия коленного сустава бесплатно по ОМС или нет.
Можно ли сделать артроскопию коленного сустава бесплатно по ОМС
Спортсмены и люди, постоянно испытывающие тяжёлые физические нагрузки, часто сталкиваются с различными повреждениями суставов. Чаще всего они жалуются на боль в колене и щёлканье в суставе при ходьбе. Самый большой процент обращений к травматологам наблюдается в связи с повреждением мениска.
Рентген и УЗИ не дают полную картину характера повреждения, поэтому зачастую выполняется другое исследование – артроскопия. Оно проводится с помощью специального инструмента «артроскопа», который вводится в полость сустава. Это исследование предоставляет возможность не только оценить тяжесть повреждения, но и выполнить хирургическое лечение коленного сустава.
Пациенты, имеющие проблемы с суставами, интересуются, можно ли пройти артроскопию по бесплатной программе ОМС? В государственной системе медицинского страхования предусмотрен тариф на проведение артроскопии. Таким образом, граждане РФ могут пройти эту хирургическую процедуру на бесплатной основе.
Кому и где возможно получить бесплатную операцию по ОМС
Артроскопия коленного сустава по полису ОМС проводится в любой профильной клинике, принимающей участие в государственной программе обязательного медицинского страхования, всем гражданам РФ, владеющим полисом ОМС. Обычно процедура выглядит следующим образом:
- осмотр, проведение исследований и постановка диагноза в поликлинике по месту жительства;
- получение направления в стационар на проведение операции.
При этом именно направляющий врач решает, где будет проводится операция, однако больной может высказать свои пожелания относительно этого вопроса. Если такая возможность есть, он поступает на госпитализацию в ту клинику, которую выбрал самостоятельно. Кроме того, в интернете можно найти множество предложений от хирургов-ортопедов, проводящих эту операцию по программе ОМС для жителей определённого региона.
Как сделать артроскопия коленного сустава по ОМС по шагам
Чтобы сделать эндоскопическую операцию по восстановлению коленного сустава бесплатно, нужно чётко знать, как правильно действовать. Пошаговая инструкция:
- Посещение хирурга-травматолога в поликлинике по месту жительства, имея при себе полис ОМС. Он проведёт осмотр и назначит необходимые анализы и исследования.
- Прохождение обследований. Обычно хирурги назначают УЗИ или рентген суставов. Однако здесь есть один важный момент – связки и мениск не всегда нормально просматриваются на рентгенологическом и УЗИ снимках, поэтому следует настаивать на проведение МРТ. Если в клинике нет соответствующего оборудования, больному дают направление на прохождение этой процедуры в другое медучреждение.
- После получения результатов МРТ, рекомендуется взять заключение у нескольких травматологов. Даже если придётся отправиться на приём к платному специалисту – по сравнению со стоимостью операции – это ничто. В данный момент основная цель собрать максимум подтверждений необходимости проведения артроскопии.
- Далее нужно отправиться в поликлинику к травматологу и получить направление на госпитализацию. После этого придётся немного побегать по кабинетам, собирая разные подписи.
- Затем необходимо встретиться с доктором, который будет проводить операцию, и получить список анализов, необходимых для госпитализации.
- В стационар нужно приехать за день до операции с паспортом и полисом ОМС. Перед её проведением предстоит беседа с анестезиологом и хирургом.
- После операции предлагают бесплатно наложить гипс, но по отзывам специальный ортез более удобен, поэтому его придётся приобрести за свой счёт, как и пару костылей.
- Выписывают уже через два дня после артроскопии.
Полезно знать! Сама операция должна проводится за счёт клиники, также последняя обязана обеспечить пациента бесплатными медикаментами. Однако за пребывание в стационаре и питание в некоторых медучреждениях приходится платить. Это касается и покупки фиксирующего ортеза.
Сколько будет стоить операция за свой счет
Система ОМС предусматривает единый базовый тариф на проведение артроскопии коленного сустава. Он составляет 2000 руб. Если же сюда добавить стоимость наркоза и госпитализации, в сумме получается 8-10 тыс. руб. Финансирование клиники осуществляет ТФОМС.
Частные клиники зачастую рассчитывают стоимость операции в индивидуальном порядке. При этом во время подготовки пациенту придётся заплатить за обследование и за каждый приём, стоимость которого колеблется в пределах 1-2 тыс. рублей. Стоимость артроскопии коленного сустава в Москве составляет порядка 40000 рублей.
Что делать если отказывают в операции
Если все необходимые анализы и обследования проведены, а диагноз и необходимость оперативного вмешательства подтверждены врачом, больной имеет право получить услугу артроскопии коленного сустава, как в частном, так и в государственном медучреждении. Основаниями для отказа могут быть следующими:
- данная услуга не предусмотрена территориальной программой ТФОМС (что маловероятно);
- выбранная клиника не является участником государственной программы ОМС.
Во всех остальных случаях, отказ расценивается, как неправомерные действия со стороны медработников учреждения. Конечно же, при условии наличия у пациента всех необходимых исследований и направления на проведение операции. В такой ситуации следует действовать сразу по нескольким направлениям:
- написать письмо на имя главврача больницы и получить обоснованный отказ в письменном виде;
- обратиться в ТФОМС с письмом, подробно изложив все обстоятельства и подложив копии исследований и направления на госпитализацию;
- если предыдущие шаги не возымели действие, а больной уверен в своей правоте, остаётся решить вопрос в судебном порядке – в этом случае придётся тщательно подготовиться, изучить все нормативные акты и заручиться помощью грамотного юриста.
Когда же хирург-травматолог поликлиники отказывается давать направление на стационар по результатам исследований, следует обратиться к другому врачу и выслушать его мнение по поводу целесообразности проведения артроскопии. После чего получить его заключение и предоставить его на рассмотрение заведующей поликлиники по месту жительства.
На заметку! Обычно вопрос решается ещё на этапе отправки письма в ТФОМС. Если уж и фонд даёт отказ в проведении такого исследования, он вряд ли может быть неправомерным, поэтому в такой ситуации лучше проконсультироваться у юриста.
Также вам должно быть интересно узнать, как попасть в санаторий по ОМС после проведения такой операции.
Важно! На нашем сайте есть онлайн консультант, который может помочь вам с защитой ваших интересов. Просьба записаться на бесплатную консультацию.
Оцените пост, если он был полезен.
Можно ли делать артроскопию
Коленный сустав болит, скрипит, ноет, не дает нормально передвигаться, словом стал настоящей причиной для похода к врачу. Вы собираетесь с силами и приходите к специалисту, честно отвечаете на все вопросы, сдаете кучу анализов, а он, покачав головой, предлагает сделать артоскопию коленного сустава и просит на то вашего разрешения. А вы задаетесь логичным вопросом: что за артоскопия, зачем она нужна, давать ли своё согласие? После прочтения этой статьи все ваши сомнения будут развеяны, и принять верное решение не составит труда.
Что такое артроскопия? Техника выполнения и показания
Артроскопия является по своей сути одним из вариантов хирургического вмешательства, только менее проникающим, и может использоваться в отношении большинства суставов. Эта процедура — альтернатива артротомии — полного вскрытия сустава, используется для диагностики и лечения пораженных внутренних частей сустава.
В различных областях колена делаются два маленьких надреза, один из них предназначен для введения в сустав артросокопа, второй — для работы хирургическими инструментами. Артроскоп дает возможность получить изображение суставных поверхностей и связок, определить места и степень их разрыва. Информативность такого исследования составляет практически 100 %. Инструменты, которыми работает хирург через второй разрез, не обычные хирургические, а специальные, маленькие, с их помощью можно удалять неработоспособные и восстанавливать разрушенные части сустава и разорванные связки, лечить травмы мениска — хрящевой прокладки, которая является амортизатором в суставе.
Таким образом, показаниями к проведению артроскопии являются повреждение связок, менисков и синовиальной (суставной) оболочки, жирового тела, ревматоидный артрит и деформирующий артрит. Однако в последнем случае значение артросокпии скорее диагностическое, чем лечебное. Она позволяет определить насколько деформирован сустав изнутри, в каких конкретно местах. Ревматоидный артрит — еще одно заболевание, диагностика которого часто требует артроскопии с целью установления неравномерных изменений в зонах сустава, разрастания синовиальной оболочки и степени сужения суставной щели. Артроскопия также дает возможность удалить патологическую синовиальную (суставную) жидкость, в составе которой обнаруживаются частички хряща, пленки и нити фибрина — белка, образующего спайки.
Артроскопия: за и против
Артроскопия имеет целый ряд преимуществ перед более серьезным оперативным вмешательством — артротомией, поэтому она получила такое широкое применение. При артроскопии полного раскрытия сустава не производится, это дает возможность максимально сохранить соединительные ткани, что является залогом успешной послеоперационной реабилитации, при операции на открытом суставе такая возможность существенно снижается. Еще одним плюсом артроскопии является быстрая реабилитация, ведь эта процедура не является полноценным хирургическим вмешательством. Небольшая инвазивность, то есть минимальное проникновение в организм — очень важный принцип лечения, ведь чем обширнее повреждение при операции, тем выше вероятность занесения в рану инфекции и развития других осложнений. Таким образом, артроскопия, при которой делается всего несколько четырехмиллиметровых разрезов, стала настоящей находкой.
Процедура требует введения ирригационной жидкости, которая призвана разобщить суставные поверхности и улучшить обзор сустава при помощи артроскопа, однако она же имеет и терапевтический эффект. Но здесь есть свой подводный камень. При нарушении техники выполнения операции ирригационная жидкость может проникнуть в расположенные вокруг сустава мягкие ткани, вызвать кровоизлияния, отек и гематому (синяк), так что в этом деле многое зависит от профессионализма самого врача.
Косметический эффект для многих является важным моментом, артроскопия помогает избежать наложения большого количества швов, поэтому вы будете избавлены от уродливых шрамов.
Процедура имеет целый ряд противопоказаний. Например, когда между суставными поверхностями образуются спайки — сращения, при контрактуре сустава — ограничении его подвижности. Так, при деформирующем артрите артроскопия проводится при наличии в суставе сгибательных движений с амплитудой как минимум 60 градусов.
Поскольку артроскопия выполняется под анестезией, невозможность обезболивания, например, при непереносимости анестетика, является противопоказанием к проведению процедуры.
Еще одним серьезным противопоказанием является период обострения ревматоидного артрита, а также наличие инфекционных заболеваний коленного сустава.
Реабилитация
Период восстановления после артроскопии коленного сустава гораздо меньше, чем после операции и длится порядка недели, возможно чуть дольше в отдельных случаях.
Необходимо наложить асептическую повязку эластичным бинтом, при этом не допускать развития отека. При этом в суставе первые два дня остается дренаж для выведения излишней лимфатической жидкости. Важное значение отводится антибиотикотерапии. Антибиотик широкого спектра действия вводится в процессе артроскопии внутрь сустава, чтобы предотвратить развитие инфекционного процесса. Иногда возникает необходимость наложения задней гипсовой шины на пару дней, все это делается для иммобилизации — неподвижности сустава.
В первые сутки важно периодическое напряжение бедренных мышц и осуществление движений в голеностопном суставе. На вторые сутки дренаж удаляют, необходимо начинать пассивные движения сустава, избегая болезненных ощущений. На четвертый день уже нужно прибегать к строго дозированной физической нагрузке, с этих пор сустав не должен оставаться невостребованным. Движения помогают улучшить кровообращение и избавить от застойных процессов. На шестой день амплитуда подвижности сустава уже должна составлять 150 градусов.
— Вернуться в оглавление раздела «Хирургия»
Что такое артроскопия коленного сустава: отзывы, осложнения, видео
Артроскопия коленного сустава – эндоскопическая операция, применяемая с целью развернутой диагностики и хирургического лечения различных суставных повреждений. Высокоинформативная визуальная методика позволяет высококачественно обследовать и лечить сустав закрытым способом, используя пункционные порталы, что существенно уменьшает степень операционной травмы, минимизирует болезненные ощущения и в значительной мере сокращает сроки восстановительного периода.
Наглядная схема проведения операции.
Как операцию, стали применять еще на рассвете 20 столетия. Но до нашего времени процедура прошла еще множество этапов совершенствования. И сейчас она стала по-настоящему незаменимым направлением в ортопедии, благодаря минимальной травматичности, стопроцентной диагностической достоверности и высокой эффективности.
Понятие и преимущества процедуры
Хирургия проводится с использованием специализированной волоконной оптики современного поколения, встроенной в инновационный прибор под названием артроскоп. Благодаря уникальному прибору процедура и получила свое название. В процессе производится внутреннее изучение костных и хрящевых тканей, менисков, сухожилий, мышц, связок, соединительнотканных элементов, синовиальной жидкости.
Изображение полости сустава.
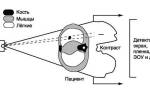
В целях высокоинформативной диагностики специалист через микропортал вводит рабочую трубку устройства внутрь сустава, в которую вмонтированы система ультрасильных линз, мощный световой источник и видеозаписывающая цифровая техника. Все структуры, что «видит» артроскоп, визуализируются на экране в «живом» виде, причем изображение поступает в многократно увеличенном формате. Врач может найти точное расположение травмы или дегенеративных изменений, установить характер патологии, степень тяжести и принять меры.
Доказано, что артроскопия превосходит любые существующие способы диагностики. Она четко показывает изнутри все структурные единицы костного соединения в самых мельчайших подробностях, позволяет определить даже мелкие скрытые повреждения, которые нельзя выявить при помощи стандартной рентгеноскопии или артрографии, ультразвука, МРТ, КТ и прочих популярных методов визуализации.
Метод используется не только как средство диагностики, но и в качестве лечебно-восстановительной тактики. Обнаружив те или иные нарушения хрящевой поверхности, доктор может сразу же их ликвидировать. Оперативные манипуляции он выполнит через дополнительный разрез (размер около 6 мм) с использованием микрохирургических инструментов, при этом весь процесс он будет совершать, глядя на монитор.
Показания и противопоказания
Сразу отметим, что к негативным последствиям лечение приводит крайне редко. Однако такое не исключается, если ее стали делать вопреки противопоказаниям. Но сначала осветим рекомендации, а уже после ограничения.
Частичный надрыв боковой связки коленного сустава.
Процедура может быть назначена при:
- неясной причине патологических симптомов, когда другие способы бессильны ее установить;
- разрывах связок, поврежденных сухожилиях;
- подозрении на вывих чашечки (надколенника);
- наличии свободных тел в полости;
- воспалении синовиальной оболочки неопределенного генеза;
- асептическом некрозе головки суставной кости;
- травмах, дегенеративно-дистрофических заболеваниях мениска;
- артритной болезни и гонартрозе;
- внутрисуставных переломах и пр.
Она противопоказана при наличии таких недугов, как:
- гипертония;
- сахарный диабет в стадии декомпенсации;
- нарушенный баланс свертываемости крови;
- тяжелая дисфункция легочной или сердечной систем;
- локальные кожные воспаления.
С осторожностью выполняется лечебно-диагностическая артроскопия, последствия могут носить непредсказуемый характер, при аллергии на местный/общий анестетик. Поэтому обязательно сообщите специалисту, если у вас имеется склонность к аллергическим реакциям на любые медикаменты.
Подготовка пациента к операции
Подготовка заключается в тщательном осмотре пациента, сборе анамнеза, проведении основных инструментальных и лабораторных тестов. Пока врач не убедится, что это безопасная операция, не взвесит все за и против, операция невозможна. Поэтому вначале всегда назначают обход некоторых специалистов узкого профиля, например, кроме ортопеда или травматолога, в зависимости от ситуации, еще кардиолога, эндокринолога, пульмонолога, аллерголога и пр.
Предельно важно учесть абсолютно все результаты предварительной диагностики. Они будут влиять на выбор наркоза, особенная роль отводится подбору оптимально подходящего вида анестетика, который не причинит вреда организму.
Кроме врачебного обхода, пациенту выдают направления на ЭКГ и флюорографию, на прохождение лабораторных анализов крови и мочи. Удостоверившись, что за эту операцию браться целесообразно, проводят консультацию по подготовке. На консультации предупреждают, что за 12 часов до начала процедуры потребуется остановить прием пищи, за пару недель до нее прекратить прием антикоагулянтов (аспирина, гепарина и лекарств на их основе).
Пациенты, оставившие отзывы, сообщают о предостерегающих рекомендациях врачей по поводу курения и приема алкоголя. С вредными привычками придется расстаться за 10-14 суток до вмешательства и, конечно, постараться к ним после вообще не возвращаться или хотя бы свести к минимуму дозу. При намерении прибегнуть только к диагностике предоперационная подготовка осуществляется аналогичным правилам.
Описание микрохирургического процесса
В отзывах пациенты рассказывают, как быстро и безболезненно перенесли процедуру, при этом без общего наркоза. Это вполне вероятно, но не забывайте, что клинические случаи не у всех одинаковы, да и физиологический статус у каждого пациента свой. Поэтому было бы правильнее сказать, что боль, благодаря сильной местной анестезии практически невозможна. Однако постоперационные неприятные ощущения в области прооперированного участка немного беспокоить какое-то время, скорее всего, будут.
Разволокнение связок при их разрыве.
Видео позволяет разобраться во всех тонкостях процесса. Их предостаточно на просторах интернета. Но ввиду того, что специфические сюжеты не каждый сможет досмотреть до конца, мы предлагаем о важных моментах просто и спокойно почитать.
Расположение пациента на операционном столе.
Исходя из этиологии и степени патологических изменений, состояния больного и сопутствующих заболеваний, анестезиологическое средство подбирается индивидуально. Чаще всего применяется местный наркоз, то есть анестезия регионарного типа (эпидуральная или проводниковая). Регионарный анестетик содержит лидокаин, ропивакаин или бупивакаин. К основному раствору для усиления анестезирующего эффекта могут добавить в мини-дозе лекарство из категории опиатов. В некоторых ситуациях, все же, уместен общий внутривенный наркоз.
Сначала, вне зависимости от планов хирурга, будет осуществлена диагностическая артроскопия. Она предусматривает введение эндоскопического зонда в виде стержня в полость костного соединения. Когда наркоз вступит в силу, тогда начинается диагност-хирургия. Для этого полусогнутую в колене конечность ближе к бедру жгутируют для уменьшения кровотока, после чего делают прокол (6 мм), через который подается контраст-вещество, чтобы усилить видимость суставных и околосуставных структур. Далее через этот операционный порт вводится трубка. Специалист досконально осматривает каждый миллиметр проблемного органа.
Операционное поле, можно видеть свечение внутри.
Видео в реальном времени транслируется на экране, выявляет любые существующие дефекты в больном сочленении. Если врач посчитает нужным выполнить регенерацию патологических элементов, он создаст дополнительный разрез (6-8 мм), через который нужным инструментом из микрохирургического набора устранит обнаруженный дефект. Он может сделать частичную резекцию костно-хрящевых тканей, пластику связок и сухожилий, сшивание или удаление (частичное, полное) мениска, экспроприировать хондромные тела, извлечь выпот и гной, ввести противовоспалительные лекарства, взять фрагмент тканей или синовии для изучения их состава и др.
По окончании хирургии операционное поле промывается, а весь инструментарий извлекается. Доктор производит обработку дезинфицирующими составами рану, ставит дренаж и делает маленький шов, который закрывает стерильным лейкопластырем. На прооперированное колено, чтобы придать ему максимальную обездвиженность, накладывается плотная фиксирующая повязка от стопы до середины бедра.
На весь сеанс уходит в среднем 1 час, в отдельных случаях – до 3 часов. Восстановительные меры несложные, но их нужно строго соблюдать, чтобы не спровоцировать опасные осложнения. О негативных явлениях, которые способны развиться, речь пойдет дальше.
Осложнения после артроскопии коленного сустава
Как любой хирургический способ, данный метод, даже при всей своей миниинвазивности, может иметь неблагоприятный исход. К осложнениям приводят несоблюдение реабилитационных норм, нарушение принципов асептики и антисептики, врачебные ошибки. Неблагополучная картина возникает нечасто, поэтому паниковать не стоит. Нужно изначально со всей долей ответственности отнестись к выбору клиники.
Отзывы пациентов после артроскопии коленного сустава вместе с данными официальной статистики позволили нам сформировать список самых частых эксцессов. В него входят следующие негативные явления, возникающие в ранний или отдаленный послеоперационный период:
- повышение общей температуры тела;
- ярко выраженный перманентный или периодический болевой синдром в области сустава, нередко иррадирующий в голень, тазобедренный сегмент;
- локальная гиперемия, отечность, гипертермия;
- местные инфекции, абсцессы;
- тромбоэмболия сосудов;
- внутрисуставное кровоизлияние;
- артрит на фоне воспаления, бурсит;
- кровотечение из раны;
- боль и онемения из-за повреждения нервных образований;
- нарушение целостности связок, как следствие некорректных манипуляций хирурга.
Особенности восстановления
Для предупреждения отекания мягких тканей покрывающих колено к ране прикладывают холод. Сухие компрессы со льдом положены каждые 60-90 минут на начальных этапах реабилитации. Человеку необходимо оставаться в стационаре под наблюдением специалистов минимум двое суток. Ему прописываются хорошие болеутоляющие препараты, а также средство из серии антибиотиков для профилактики инфекционного патогенеза. Вставать разрешается уже на 3 день, но ходить позволяется исключительно с ходунками или костылями. Оберегать ногу от полной нагрузки надо не менее одной недели.
Успех артроскопической операции на коленном суставе всецело завит от качества постоперационного ухода. Полное восстановление наступает примерно через 1-1,5 месяца, все это время нужно выполнять в строгом порядке все пункты реабилитационной программы, индивидуально составленной высококомпетентным реабилитологом.
Интенсивными темпами восстановиться помогают массаж, комплекс ЛФК, физиотерапия, упорный труд и терпение. Приблизительно через 7-10 дней возможна отмена поддерживающих средств для передвижения, человеку разрешается передвигаться так, как этого требует природа, а именно, без поддержки на двух ногах с равнозначной нагрузкой, движения при этом плавные и медленные, шаг мелкий. Лечебная гимнастика и ходьба определенный промежуток времени осуществляются в специальном функциональном ортезе, надетом на проблемную ногу.
Занятия лечебной физкультурой на ранних сроках щадящие. В первую неделю занимаются, как правило, в положении лежа. Основу комплекса составляют напряжение/сокращение тазобедренных мышц, поднятие прямой конечности на 45 градусов с 5-секундным удержанием, разминка голеностопа. К лимфодренажному массажу прибегают с целью снятия послеоперационного отека. Он выполняется профессионально обученным массажистом вручную или посредством микротокового аппарата. В поздний период прописываются велотренировки, плаванье, ходьба и бег в воде.
Заключение
Выявить причину дисфункции суставов зачастую проблематично привычными приемами диагностики, вроде компьютерной или магниторезонансной томографии, рентгена, УЗИ. В этом случае на помощь приходит визуальный «исследователь» суставной полости – артроскоп, применяемый в ортопедической практике с целью получения полных и достоверных сведений о состоянии сочленения.
Процедура очень высоко ценится специалистами, ведь помимо такого высокоинформативного обследования, она позволяет параллельно исправлять обнаруженные недостатки, причем делать это высокотехнологично, без травматического рассечения надсуставных мягких тканей и без обнажения костного соединения.
Предпочтительнее будет обследовать, а если потребуется, прооперировать колено, в одной из высокоспециализированных клиник Европы. Там данной методикой владеют на высшем уровне. Замечательные хирурги-ортопеды по этой части работают в Чехии, об этом значится в европейских научно-медицинских источниках. Да и, как показывают отзывы, артроскопия голеностопного сустава, коленного сочленения в Чехии, пациентов привлекает цена.